Altri due casi confermati in Italia.
Tornano isolamento e mascherine.
Come sanificare ambienti e indumenti.
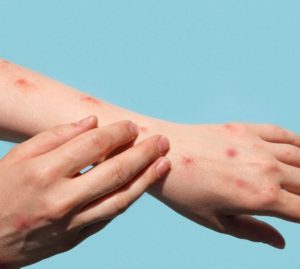
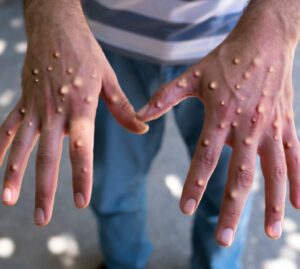
Il dato sulla diffusione del contagio da monkeypox, il virus che causa il cosiddetto “vaiolo delle scimmie”, è in continua evoluzione.
Il totale dei casi confermati nel nostro Paese è già salito rapidamente a 8, con il quarto paziente infetto riscontrato dalle analisi effettuate allo Spallanzani di Roma, i primi 2 diagnosticati a Milano e il primo caso del Veneto, trovato all’ospedale di Verona.
Gli ultimi casi, riconducibili a cluster internazionali, non hanno necessitato di ricovero, essendo sufficiente un isolamento monitorato al proprio domicilio.
La circolare del Ministero della Salute
Il Ministero della Salute ha così emesso ieri una prima circolare che, oltre ad aggiornare la situazione epidemiologica (al momento della pubblicazione, i casi confermati nell’Unione Europea erano 68, con almeno altri 42 sotto indagine, ma nessun decesso registrato al 23 maggio), fornisce le indicazioni per la segnalazione, il tracciamento dei contatti e la gestione dei casi.
Riportando d’attualità molte misure, dall’isolamento alle mascherine, già ben conosciute durante la pandemia da Covid-19.

Un caso, un focolaio
Rispetto al coronavirus, una differenza riguarda il fatto che ciascun caso di infezione da monkeypox va considerato come un focolaio.
“A causa dei rischi per la salute pubblica associati a un singolo caso di vaiolo delle scimmie – precisa infatti la circolare firmata dal direttore della Prevenzione, Giovanni Rezza – i casi sospetti devono essere segnalati immediatamente alle autorità sanitarie regionali e nazionali, indipendentemente dal fatto che si stia indagando anche per altre potenziali diagnosi”.
Il Ministero sottolinea anche che “la manifestazione clinica del vaiolo delle scimmie è generalmente autolimitante, ma può essere grave in alcuni individui, come i bambini o le persone immunodepresse per altre condizioni di salute”.

Evitare rapporti sessuali a rischio
La circolare del Ministero rileva anche che “nell’attuale focolaio di MPX umano, la natura delle lesioni presenti in alcuni casi suggerisce che la trasmissione sia avvenuta durante i rapporti sessuali. La trasmissione attraverso il contatto con la pelle intatta – si legge ancora nella nota – è meno probabile, ma non può essere esclusa”.
Quarantene e mascherine
La principale misura generale di prevenzione suggerita dal Ministero è quindi la possibilità di riproporre la quarantena.
“In specifici contesti ambientali ed epidemiologici – dice al riguardo la circolare – sulla base delle valutazioni delle autorità sanitarie, potrebbe essere richiesta l’applicazione di misure quarantenarie”.
Intanto, quanto ai contatti, questi “devono essere monitorati almeno quotidianamente per l’insorgenza di segni/sintomi per un periodo di 21 giorni dall’ultimo contatto con un paziente o con i suoi materiali contaminati durante il periodo infettivo”.
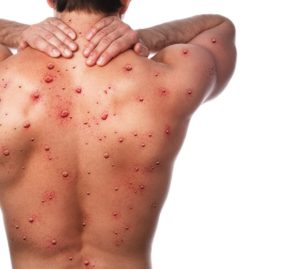
I sintomi di Monkeypox e la sua trasmissione
I sintomi indicati includono “mal di testa, febbre, brividi, mal di gola, malessere, astenia, eruzione cutanea e linfoadenopatia”.
Nello stesso periodo di sorveglianza, chi è entrato in contatto con un paziente infetto deve inoltre a sua volta “evitare contatti con persone immunodepresse, donne in gravidanza e bambini di età inferiore ai 12 anni” e in ogni caso “non devono donare sangue, cellule, tessuti, organi, latte materno o sperma“.
L’uso di “dispositivi di protezione individuale appropriati (camice monouso, guanti monouso, copriscarpe o stivali monouso, protezione respiratoria tipo Ffp2 e protezione degli occhi con occhiali o visiera)” è invece consigliata al momento solo per gli operatori sanitari e per i ricoverati, visto che in tal caso “la probabilità di trasmissione dell’infezione è molto bassa”.
Sanificare ambienti e materiali contaminati
La Direzione Prevenzione del Ministero indica inoltre alcuni consigli per la sanificazione ambientale al fine di prevenire il contagio. La considerazione di partenza è il fatto che questo tipo di virus mostra “una straordinaria resistenza all’essiccazione e una maggiore tolleranza alla temperatura e al pH rispetto ad altri virus capsulati”. Di conseguenza, i materiali contaminati “ad esempio le lenzuola, rimangono infettivi per lungo tempo”.
Lavaggi a 60°, ipoclorito di sodio per le pulizie se c’è stato contagio
Di qui le raccomandazioni. Le stanze dove ha soggiornato un soggetto infetto devono essere pulite “senza sollevare molta polvere o provocare la formazione di aerosol con normali prodotti per la pulizia, seguiti da una disinfezione con ipoclorito di sodio allo 0,1%” ( principale componente della candeggina o varechina ndr).

Particolare attenzione va riservata ai servizi igienici e a biancheria e lenzuola, che “devono essere lavate a cicli di 60°C“.
Le garze e gli altri materiali che possono contenere liquidi organici o croste invece “devono essere preferibilmente gestiti in una struttura sanitaria come rifiuti speciali“.
Cure e vaccini
La circolare si addentra anche nel tema delle cure. E precisa che “l’adozione di contromisure di tipo medico farmacologico, inclusi specifici antivirali può essere presa in considerazione nell’ambito di protocolli di uso sperimentale o compassionevole, in particolare per coloro che presentano sintomi gravi o che possono essere a rischio di scarsi risultati, come le persone immunodepresse”.
Quanto al vaccino, il Ministero prende in considerazione la possibilità di provvedere a una somministrazione post-esposizione, idealmente entro 4 giorni, “per contatti a rischio più elevato come gli operatori sanitari, compreso il personale di laboratorio, previa attenta valutazione dei rischi e dei benefici”.
Un nuovo fronte europeo
Al riguardo, l’Autorità nazionale per la salute francese ha già annunciato una strategia di vaccinazione rivolta agli adulti a rischio di esposizione al virus del monkeypox, compresi gli operatori sanitari.
E il Ministero della Sanità della Spagna ha annunciato che l’Unione Europea acquisterà vaccini e antivirali, mettendoli a disposizione degli Stati membri.
Monkeypox e animali
Quanto infine agli animali da compagnia, la circolare ammette che “la trasmissione dall’uomo agli animali è teoricamente possibile. Un tale evento di spill-over potrebbe in ultima analisi portare il virus a stabilirsi nella fauna selvatica europea e la malattia a diventare una zoonosi endemica”.